Chirurgie de l’Hallux Valgus
Chirurgie du membre inférieur / Chirurgie de l'avant-pied / Chirurgie de l'Hallux Valgus.
Le diagnostic
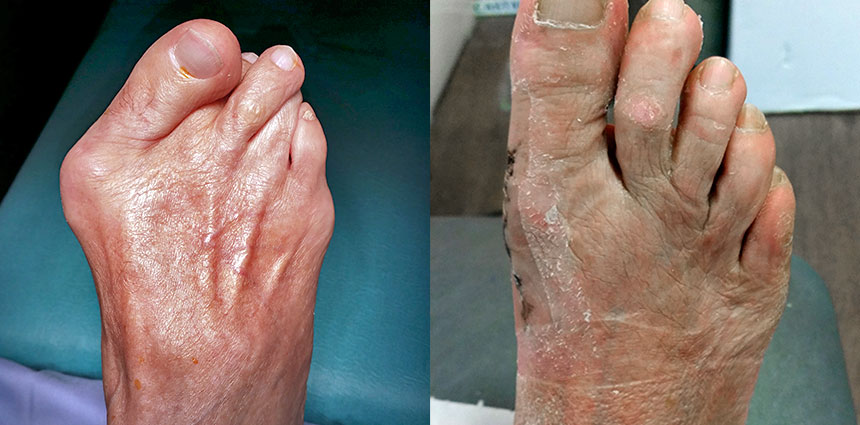
L’hallux valgus est une déformation de l’avant-pied appelée familièrement oignon.
Il s’agit d’une saillie au bord interne du pied à la base du gros orteil.
Cette déformation apparaît habituellement à l’âge adulte et se développe progressivement avec le temps.
On retrouve comme facteur favorisant, le sexe féminin, des antécédents familiaux d’hallux valgus et un certain type de chaussage (chaussures à talons et à bout pointu).
Cette déformation peut survenir assez tôt dès l’enfance ; on parle alors d’une forme congénitale d’hallux valgus.
Les formes cliniques sont variables ; il peut s’agir d’une simple grosseur à la base du gros orteil jusqu’à une forme beaucoup plus évoluée avec une importante saillie osseuse et un gros orteil qui vient chevaucher le 2e, voire le 3e orteil.
Le diagnostic se fait essentiellement par l’examen clinique : On constate la déformation du pied. On vérifie la bonne mobilité de l’articulation entre le gros orteil et le pied (articulation MTP du gros orteil), ce qui est habituellement le cas.
On vérifie également la présence ou non de douleurs au niveau de la plante du pied en regard des têtes des métatarses (métatarsalgies) ; Une éventuelle déformation des orteils latéraux (orteil en griffe, orteil en marteau, oeil de perdrix…).
On définit également le morphotype du pied qui peut être :
- égyptien : le gros orteil est plus long que le 2e orteil
- carré : le gros orteil et de la même longueur que le 2e orteil
- grec : le gros orteil est plus court que le 2e orteil.
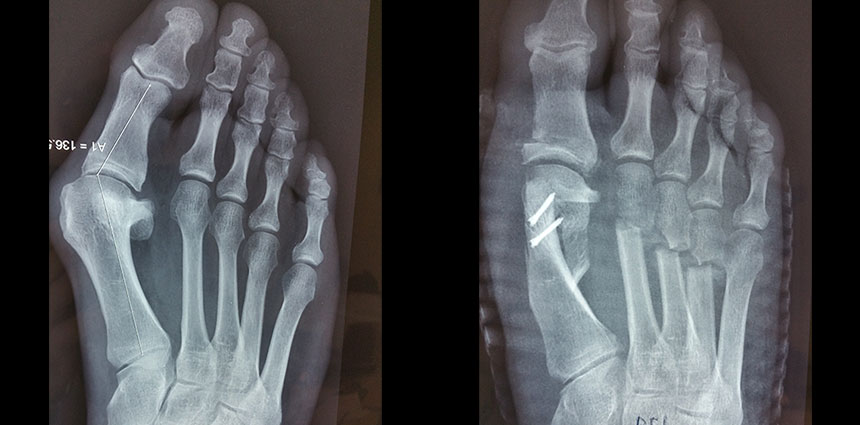
Une radiographie du pied confirme le diagnostic.
Les incidences du pied, de face et de profil en charge ainsi qu’une incidence de Walter Müller sont réalisées.
Cet examen permet également le diagnostic d’éventuelles pathologies associées au niveau de l’avant-pied.
Qui traiter?
Il s’agit d’une déformation extrêmement fréquente et banale.
Très souvent, elle n’entraîne aucune gêne fonctionnelle et il n’y a donc pas lieu de la traiter.
La gêne est parfois d’ordre esthétique et cela ne constitue pas une indication chirurgicale.
Dans d’autres cas, le patient est gêné par le frottement de la chaussure sur la saillie osseuse qui entraîne une inflammation et des douleurs.
Il est à noter que la gêne au chaussage n’est pas toujours proportionnelle à l’importance de la déformation : un « petit » hallux valgus est parfois beaucoup moins bien toléré qu’une déformation sévère.
Ce frottement contre la chaussure peut entraîner une inflammation qui peut se compliquer d’une surinfection avec le risque d’infection de l’articulation sous-jacente au niveau de la MTP du gros orteil qui est relativement proche de la peau.
Dans certains cas, le patient est peu gêné par son hallux valgus, mais particulièrement handicapé par les conséquences éventuelles de celui-ci : griffe du 2e orteil, métatarsalgies, oeil de perdrix des orteils latéraux…
Dans tous ces cas, l’on peut discuter d’une correction chirurgicale de cet hallux valgus.
Le traitement
Il peut être « conservateur ». Cela signifie qu’il n’y a pas d’intervention chirurgicale.
Des orthèses plantaires (semelles orthopédiques) peuvent être prescrites.
Chez l’enfant, des attelles nocturnes peuvent parfois freiner l’évolution.
La rééducation n’a pas d’influence prouvée pour freiner l’aggravation de la déformation.
La chirurgie
De très nombreuses techniques ont été utilisées pour traiter l’hallux valgus.
Il ne s’agit pas seulement de « raboter » la saillie osseuse. Il faut replacer le 1e métatarsien qui s’est écarté du 2e métatarsien et redresser le gros orteil qui s’est « couché » sur le 2e orteil.
Les interventions de McBride, Petersen, Keller … intéressaient essentiellement les « parties molles « , sans action au niveau de l’os lui-même. Elles se compliquaient ,de façon trop fréquente, d’une récidive de la déformation, ce qui a progressivement amené à l’abandon, presque complet, de ces techniques.
Actuellement, l’on pratique de façon habituelle des corrections au niveau des os du pied.
On pratique des ostéotomies. Il s’agit de couper l’os, de le déplacer pour corriger la déformation et de le fixer à l’aide de différents artifices en bonne position (vis, agrafe, pansements.…).
L’os va alors consolider dans sa nouvelle position et permettre ainsi la correction de la déformation du pied.
Le traitement le plus fréquent est une ostéotomie du 1e métatarsien associée, le plus souvent, à une ostéotomie de la 1e phalange du gros orteil.
Chirurgie à ciel ouvert : ces ostéotomies se font par une incision qui est réalisée au niveau de la saillie osseuse.
Chirurgie percutanée : ces ostéotomies sont réalisées » à travers la peau » par une petite incision cutanée.
Cette chirurgie peut se faire lors de séances ambulatoires, c’est-à-dire que le patient est hospitalisé le matin, opéré dans la journée et qu’il peut regagner son domicile dans l’après-midi sans avoir à passer une nuit hospitalisé.
Ce type de chirurgie n’est possible que sous certaines conditions : chirurgie unilatérale, patient habitant à moins d’une certaine distance du lieu d’intervention, entourage favorable… Dans les autres cas, le patient est alors hospitalisé pendant 24 à 72 heures.
Les suites opératoires
Elles sont habituellement simples. Grâce aux nouvelles techniques et produits d’analgésie, la douleur est habituellement, soit absente, soit contrôlée par le traitement.
La marche est possible dès le jour de l’intervention ; elle est protégée par un chaussage spécifique permettant de soulager l’appui sur l’avant-pied.
Le gonflement est par contre habituel pendant quelques jours, voire quelques semaines.
Un traitement anti-coagulant est indiqué, la durée allant de quelques jours à un mois en fonction de la technique utilisée, des pratiques du chirurgien et des pathologies éventuellement associées que présente le patient.
L’activité physique doit être modérée le premier mois. A l’issue de cette période, un contrôle avec le chirurgien après réalisation d’une radiographie de contrôle est habituellement programmé.
On peut alors souvent autoriser une augmentation des activités physiques.
La pratique sportive est habituellement différée de quelques semaines à quelques mois en fonction des sports pratiqués.
Les complications
Elles sont relativement rares.
Le risque infectieux, comme dans toute chirurgie et malgré des précautions de plus en plus draconiennes, est toujours présent.
Il existe un risque de désunion cutanée. Ce risque est augmenté par certaines pathologies : diabète, traitement par Cortisone au long cours, déficit immunitaire…
La non-consolidation des ostéotomies est exceptionnelle.
Il peut se produire un résultat incomplet par correction insuffisante, soit une hypercorrection entraînant alors un hallux varus.
Des complications liées au matériel (vis, agrafes …) sont également possibles et peuvent nécessiter l’ablation de celui-ci, une fois que la consolidation osseuse est acquise et qu’il n’a donc plus d’utilité.



